
第7回 痛みの評価


前回(第6回)で呼吸抑制、鎮静、嘔気、下肢の症状など、
術後鎮痛中の副作用についてよくわかりました。
今回は『痛みの評価』について教えてください!

わかりました。まず、復習しましょう!
患者さんの個人差や手術からの回復状態によって、投与量を調節する必要があることは説明しましたよね。
そのために患者さんの『痛みの状態を把握して、痛みが強ければ鎮痛薬を増量し、副作用があるときや痛みがなくて安定した状態が続けば減量する』、ここまでは大丈夫ですね?



大丈夫です。まず、患者さんの評価が重要ということですよね!
でも痛みって、患者さんにしかわからない・・・・主観的なものですよね?
客観的に測定するのは難しそうですが・・・・

そう、主観的な症状で、国際疼痛学会では『実質的または潜在的な組織損傷を伴うか、または、そのような損傷に基づいて述べられる感覚および情動体験』と定義されています。
情動的な要素も含んでいるので数値での客観的評価は難しいですが、これまで色々な工夫がされ、様々な方法があります。
そして、痛みの評価のなかで重要なことは、1. 病院内で統一した方法を決めて、できるだけそれを用いること、2. それぞれの患者さんが理解できて、使用しやすい方法を選ぶことです。



統一するけど、患者さんの立場に合わせて???
なんだか矛盾しているようですが???

それぞれの評価方法を詳しく見ていくと、この意味がよくわかると思います。



じゃあ始めに、私たちがよく使っている『NRS』について教えてください。

NRSは痛みの程度を0から10までの数字を用いて、11段階に評価します。
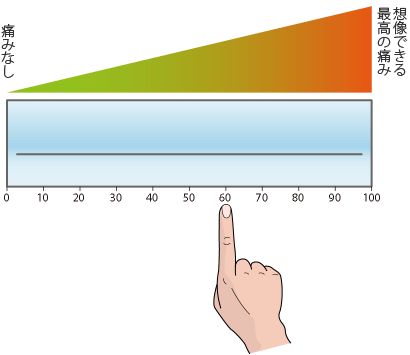
「0が全く痛くない状態」、「10が自分で想像できる最大の痛み」とします。
数値(Numerical)で評点(Rating)をつける尺度(Scale)なのでNRSと呼びます。
安静時と体を動かしたとき(深呼吸や咳)の二つを評価するのがよいでしょう




VASというのも似たような評価ですよね?

数値で痛みの評価をする点では似ていて、両者には相関があるといわれています。VASは10cmの直線の左端(0mm)を全く痛くない状態、右端(100mm)を自分の想像できる痛みとして、0~100で評価します。
連続性(analogue)のある直線、痛みの程度を視覚的に(Visual)評価する尺度(Scale)なのでVASと言います。
NRSは数字を言うだけなので簡便ですが、VASよりは大まかになってしまいます。一方、VASは研究でも用いられる評価法ですが、筆記用具や定規または専用のスケールが必要なことが欠点です。



なるほど・・・・でも、「自分で想像できる最大の痛み」を最高に考えるのって、難しそうですよね?

とても良いポイントです。これを「想像できない」、「経験したことがないので、わからない」と答える患者さんも少なくありません。それに、痛みの程度を数字で表すことは日常的ではありませんよね。
そこで別の方法として、痛みが「ない」、「弱い」、「中くらい」、「強い」、「最悪」という言葉を使って段階的に評価する方法(VRS:Verbal Rating Scale、またはVDS:Verbal Descriptor Scale)もあります。日常表現に近く、数字でうまく表現できないときには便利です。



そうすると、「数字を使った表現ではうまく評価できない場合はVRSを使う」という方法がよい方法かもしれませんね。
それ以外の方法はあるのですか?顔の表情で評価する方法もあったと思うのですが・・・

はい。顔の表情のものは「Face Scale」と言って、笑顔から泣き顔までの表情で評価するというものです。もともとは、小児や意識障害のある患者さんの痛みの評価法として導入されたものです。
また術後鎮痛ではPrince Henry Scale(PHS)といって、安静時痛と体動時痛をひとつで評価する方法もあります。




なるほど・・・そうすると、NRSかVASのような数値での評価を第1 選択として、うまくできない場合にはVRS、痛みの程度を自分で表現できないときにはFace Scaleを活用するというのが「統一した方法」といえるのでしょうか?

そうですね。それぐらいの幅を持って対応することが大切だと思います。
また手術後にこのような方法で「痛みの程度を聞きます」ということを、手術前のオリエンテーションや術前外来で、看護師さんや医師から繰り返し説明することも重要だと思います。



このような評価法のほかに、PCAのボーラス回数というのも痛みの程度の評価になるのですか?

良い質問ですね!電動式ポンプではボーラス投与の履歴データが確認できます。
特に新しい機種では、ボーラス履歴が投与開始から履歴表示されています。
ポンプに表示されたボーラス投与が行われた回数と、ロックアウト時間内にボーラスボタンを押したために投与されなかった回数を含めた要求回数の両方が表示されます。

ボーラス投与履歴画面
投与履歴画面


じゃあ「ボーラス投与回数や要求回数が多ければ痛みが強い」ということですか?

ボーラス投与回数はその通りで、タイトレーションを行う場合には大いに参考になり、投与時刻も含めて確認できることが電動式ポンプの大きな利点で、私たちが使用している大きな理由です。



ではボーラス要求回数は?

要求回数が多いことは、痛みが強いことの目安になる場合もあります。しかし、「痛みの程度」と「投与回数」を組み合わせて評価することよりは、指標になりにくい印象があります*1
*1
臨床の現場で、患者さんに色々聞いてみると、「繰り返し押しても薬が入り過ぎないというので、ボタンを押した後、念のために何度か押した」、「薬が入り過ぎないことと、何度押しても良いと言われたので、何度も押した」「痛みが急に出てくるので、心配で・・・ずっと押した」ということを、時々聞きます。
このように頻繁に要求される場合は、評価としては注意が必要です。



なるほど。実際に先輩の看護師さんを見ていると「痛いときはボタンを押してください」と声掛けして、「痛いとき」はNRSなどの痛みの評価できて、ボーラス投与回数でPCAが有効に活用されているかどうかがわかるということですね!

その通りです!患者さんに指導することについては、NRSなどで患者さんに痛みがあって、投与履歴でPCAボタンが押されていないようであれば、「痛いときは躊躇せずにボタンを押してください」と声をかけることが必要です。
また、患者さんが痛みを訴えているときに、一度一緒にボタンを押してあげ、数分後に痛みが治まるという経験を患者さんと共有することにより、患者さんのPCA操作を促すという方法もあると思います。



PCAポンプの良さや使い方がわかってきました!
でも、時々アラームが鳴って困るんですよね・・

アラームが鳴ることは、何か問題が発生していることをポンプが教えてくれているんですよ。
その内容を知らないと困るので、今度ポンプメーカーの方も交えて、トラブルシュートの方法を学びましょう。



よろしくお願いします。



