第22回日本看護管理学会 学術集会
ランチョンセミナー9
みんなで取り組もう抗がん剤曝露対策
日時 2018年8月25日(土)
会場 神戸ポートピアホテル

|
座長 東京医科大学 平井和恵先生 |
本日は「抗がん剤曝露対策」のセミナーです。化学療法に携わる認定看護師の間では、10年以上前から色々な取り組みが行われてきました。2014年厚生労働省より、抗がん剤を取り扱う医療従事者の曝露対策の取り組みに関する通知が出たことにより、注目されてきたテーマです。抗がん剤曝露対策を進める上での背景、具体策、及び実践現場での取り組みなど、中西弘和先生にご講演いただこうと思います。
講演
みんなで取り組もう抗がん剤曝露対策

|
演者 同志社女子大学 薬学部教授 中西弘和先生 |
■ 危険薬(Hazardous Drugs)の定義
本日のテーマは「抗がん剤」ですが、曝露対策では「危険薬」として捉える必要があります。
米国国立労働安全衛生研究所(NIOSH)は、危険薬の定義として「発がん性」「催奇形性または他の発生毒性」「生殖毒性」「低用量での臓器毒性」「遺伝毒性」などの特性を持つものとしています。さらに、NIOSHは危険薬リストを2年毎に更新しており、最新の2016年版では抗がん剤、非抗がん剤を含め217剤となっています。2018年版も近々公表されると思います。
■ 危険薬の曝露対策の歴史
海外では1981年オーストラリアとカナダ病院薬剤師会以降、各種のマニュアルやガイドラインが出ていますが、私達が注目したのは2004年NIOSH勧告です。当時日本病院薬剤師会でも調製マニュアルを作成していましたが、この勧告が公表され、構造抄読からやり直したという記憶があります。勧告では「危険薬は危険と認識しながら取り扱っていく」としており、むやみに怖がる必要はありませんが、その危険性を理解し、対処することが重要だと思います。
日本では2005年に日病薬から「抗がん剤調製マニュアル」、2007年に日本がん看護学会から「抗がん剤取扱いマニュアル」が出され、2008年に我々が日病薬で策定した「注射剤・抗がん薬無菌調製ガイドライン」が出され、先ほどご紹介のあった2014年厚労省課長通知にて「抗がん剤曝露対策の実施」が通達されましたが、そこには罰則規定はなく、診療報酬加算も薬剤調製用器具しかないのが現状です。
■ 抗がん剤曝露について
抗がん剤の多くは細胞毒性を有し、その危険性には「変異原性:染色体異常」「発がん性:がんの発生もしくは発がん過程を促進する性質」「催奇形性:妊娠中の女性を介して、胎児形態形成障害を引き起こす性質」があります。
○ 医療施設内で被曝する危険性
「抗がん剤の受領・保管」「調製・投与」「汚染した抗がん剤を処理するとき」「使用した残薬や器具の廃棄」「化学療法を受けた患者の排泄物の取扱い」などがあり、対処方法が求められています。
○ 抗がん剤を体内に取り込むリスク
「吸入:汚染空気の呼吸」「皮膚への接触:汚染した表面に触れる」「手から口への接触」「針刺し事故など」から、意図しない抗がん剤が体内に入ります。
○ 抗がん剤のバイアル表面は汚染されている
抗がん剤のバイアル外面は汚染されていることが知られています。実際に測定してみるとナノグラム単位の濃度では3割ぐらい、その1/1000単位のピコグラム単位で調べると全てのバイアルが汚染されているというデータもあります。必ずニトリル系の手袋を装着して取り扱う必要があります。
最近では、ガラスバイアル表面をプラスチックフィルムで覆う「シュリンク包装」の抗がん剤バイアルがあります。海外のデータですが、汚染がない製品が本邦でも発売されています。
さらに、私達の実験ではバイアルを落として破損した場合にも、シュリンク包装では抗がん剤が周囲に飛散しないことも確認していますので、このような製品を使用することも、曝露対策の一つだと思います。
○ 抗がん剤は気化するか?
ベンタムスチンは揮発性薬剤とされています。しかし、ベンタムスチンは融点が高く、気化しないことがわかっています。ただし、それは気化実験上のことであり、混合作業とは意味が異なります。多くの抗がん剤は、調製時に溶液と混合させるために振とうします。その場合、分子同士が接触によりエネルギーを発し、結果として気化する可能性があります。調製後のベンタムスチンのバイアル内には気化した薬剤成分が入っています。どんな抗がん剤であっても振とうした場合には、気化やエアロゾルが発生し、その後の針穿刺により、バイアル外に漏出するリスクがあります。
■ 抗がん剤曝露対策の現状と課題
○ 安全キャビネットは安全か?
ガイドラインでは、クラスⅡBの100%廃棄とクラスⅢのアイソレーターが推奨されています。クラスⅡは作業空間の空気を上から下へ流していますが、そこにあるヘパフィルターは、気化した抗がん剤を取り除けないことがわかっており、100%排気型が推奨されています。しかし、それでもキャビネット内、外で汚染を示すデータも存在します。完全密閉のアイソレーターであっても、作業空間には多くの気化抗がん剤が充満され、その中に点滴バッグを入れると、バッグ外面は汚染され、そのまま払い出されるリスクも残っています。
現在、抗がん剤をトラップするフィルターを備え、オゾンガスの併用により、キャビネット内外に気化した抗がん剤が漏れないようにする安全キャビネットが経産省の肝いりで発売され、さらにオゾン水により点滴バッグ外面を洗浄するような装置も付加されていますが、今後はそのような安全キャビネットに代わっていくのではないかと思います。
○ ニトリル製の二重手袋が必要な理由
JIS規格での医療用手袋のピンホール率は1.5~2.5%とされており、言い換えれば医療用手袋の約2%はピンホールが空いている可能性があります。これを考えると手袋は二重にすべきです。さらに、エタノールやIPAの浸透性から見てもニトリル製が有効とされています。
○ 閉鎖式接続器具(調製)
閉鎖式接続器具はシステム外に薬液や蒸気のモレを防止する機器です。実際に調製後の点滴バッグを調査すると、導入前には、いくつか抗がん剤が付着しており、手袋では50%の確率で抗がん剤が検出されましたが、導入すると双方ともに0%となることが確認されていますので、使用すべきと思います。
○ 輸液セットへのプライミング、投与、抜針、廃棄
抗がん剤を添加した輸液でプライミングしている施設はないと思います。1985年米国薬剤師会のマニュアルに、輸液セット内に安全な生理食塩液などで事前プライミングすることが示され、日本の病院薬剤師会のマニュアルでは薬剤師が事前プライミングするとしています。現在ではバッグプライミング法や投与用のCSTDが市販されていますので、それぞれの施設で検討していただければ良いと思います。
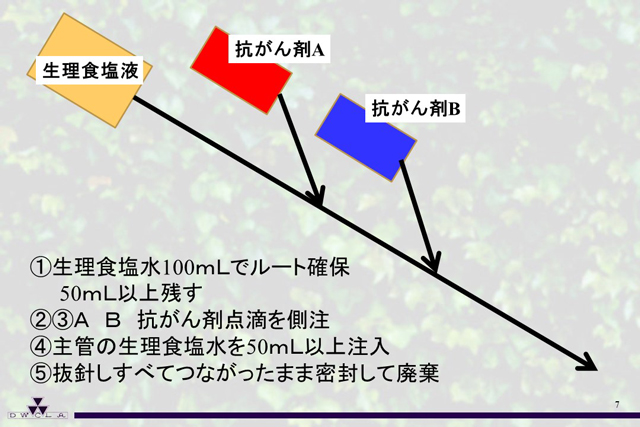
抗がん剤の入った点滴バッグゴム栓と輸液セット瓶針の抜差しは、抗がん剤の漏れが発生します。基本はメインラインを安全な生食等でプライミング後、患者さんに接続した後、事前に薬剤部等でプライミングされた抗がん剤のラインをメインラインの側管から投与し、投与が終わってもその接続は取り外さずに、抜針後にバッグを含めて全て一緒にジッパー付の袋に入れて廃棄します。
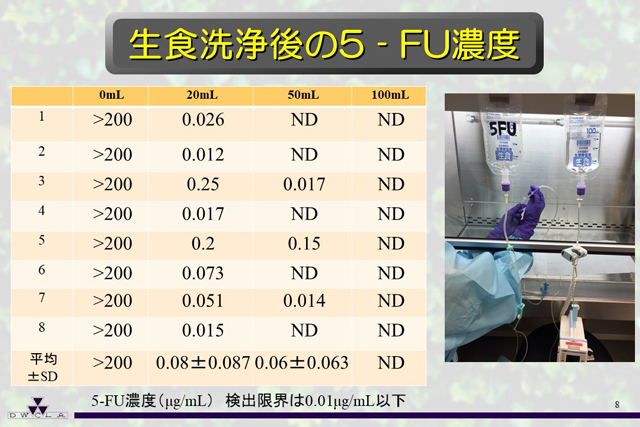
抜針前の生理食塩水などでのセット内の洗浄ですが、ほとんどの施設で50mLの投与後に抜針されていると思います。これも5-FUを用いて実験で調べたところ、20mLでも結構低い濃度になりますが、50mLであれば測定限界以下のケースもあることから、50mLで良いということになります。
投与の閉鎖式接続器具について、私の知見はありませんが、閉鎖式接続器具の目標は「外から入れない」「外に出さない」ですので、「漏れない」ことが重要であることはもちろんですが、簡便性も一つの利点であるように思います。
○ 化学療法を受けた患者の排泄物の処理
患者さんの対応機会が多い看護師さんですので、化学療法を受けた患者さんの排泄物は、投与後48時間は気を付けてください。トイレも最近は節水型のトイレが増えていますので、きちんと2回流すことが必要です。トイレの蓋も、ノロウイルス対策でもそうですが、きちんと蓋をして流すようにすべきと考えます。
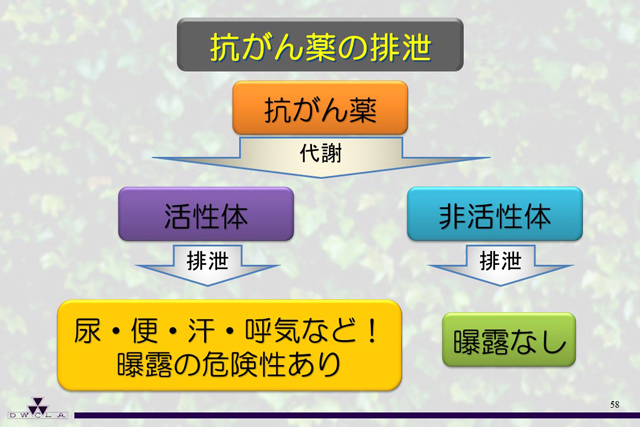
抗がん剤の代謝後の物質が活性体であれば危険です。さらに、薬剤の排泄期間のデータも示されており、薬剤師であれば知っていますので、自院の薬剤師の先生を活用してください。
○ 簡易懸濁法の曝露
通常はカテーテルに薬剤を入れた後に、ほぼ同量で洗浄されていると思います。データではこの方法で効果があることが示されていますので、実施すべきですが、重要なのは洗浄してもチューブ内には抗がん剤は残っており、またカテーテルチップ上には存在しますので、曝露対策を十分に取る必要があります。さらにその剤形によっても抗がん剤の曝露の量は異なりますので、その点も考慮に入れるべきと考えます。
○ 曝露対策前の実態
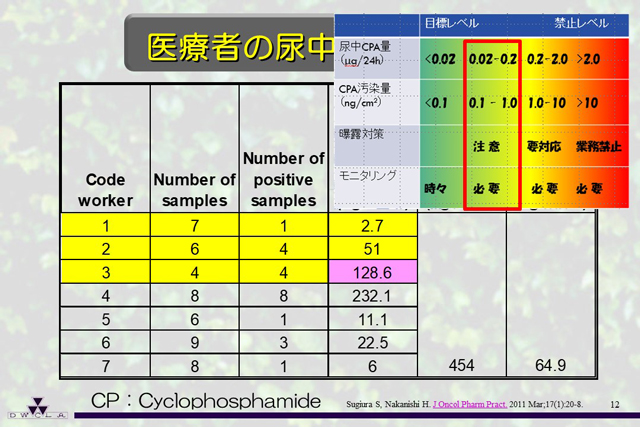
曝露対策実施前の医療者のシクロホスファミドの尿中からの検出データを示します。1は外来の看護師さんで、手袋を使っていた人です。2は外来の看護師さんで手袋を使っていなかった人、3は、いまはどの施設でも行われていないと思いますが、血液内科病棟で手袋をせずに調製を行っていた人です。海外で出ている危険度を示すデータでは「注意が必要」というレベルにあり、やはり十分な曝露対策が必要であることがわかります。
■ 曝露対策の管理者としての取り組み
本日は看護管理者の皆様の学会ですので、部門管理者として勤務していた施設での例をお話しします。先ほど述べた安全キャビネットのクラスⅡB100%排気型や調製用の閉鎖式接続器具を、早い段階から薬剤部で導入してきました。
病院管理者からは、採算性の面からすぐには認めてもらえませんでした。しかし、部門の管理者として部下の健康と安全を第一に考え、病院管理者に要望を続けることにより、認めていただいた経緯があります。
米国では閉鎖式移送システム(CSTD)は、日本のように保険でカバーされていません。しかし、多くの施設で医療従事者の健康と安全を考え、導入が進んでいると聞いています。なぜなら、職員から訴訟を起こされた場合には勝ち目がないからです。我々も訴訟ではありませんが、一致団結してこの問題に取り組む必要があると考えます。
■ 今後の曝露対策
2014年に抗がん剤曝露対策協議会が設立され、活動を続けています。医療安全全国共同行動の行動目標Wに「抗がん剤曝露のない職場環境を実現する」ことが入りました。そのツールとしてチェックリストを作成しています。医療安全全国共同行動に入会されている施設ではご覧になることができます。定期的にチェックリストを確認していただき、できていない課題は、病院管理者に訴え、是非実現していただければと考えます。ある病院の機能評価において「化学療法を行わない患者と同じ部屋で、がん患者の化学療法を行うことは如何なものか?」という質問があったと聞いており、そのような時代になってきました。
「自分の子供たちが、医療従事者だったら今の状況で毎日抗がん剤を調製させられるか?投与させられるか?」、このことを考えながら、抗がん剤の曝露対策に取り組んでいただければよいのではと思います。
■ おわりに
平井先生:中西先生ありがとうございました。本日、この場には看護管理に関わる皆様がお集まりです。生殖毒性や催奇形性の問題に関連しますが、若い妊娠する可能性がある看護師が多い状況で、業務配置を行う必要があり、お困りの面があると思います。曝露対策の観点から、先生のお考えをご教示ください。
中西先生:核心をついたご質問ありがとうございます。薬剤師も現状は同じです。これまで管理者として、考えてきたことは「明文化」です。どのような人をリスクの高い業務から除外するのかを、施設として明文化すべきと思います。
さらに、安全を確保するためのマニュアルを作成し、遵守していただくこと。
これにより、皆さんの安全に寄与するという姿勢が職員全員に理解してもらえます。
病院独自の基準とマニュアルを明文化することが良いのではないでしょうか。
平井先生:ありがとうございます。
本日の講演にあったように「チェックリスト」を活用し、自分たちの職場で抗がん剤の曝露対策がどこまでできているのか、また何が足りないのかを把握し、明日からみんなで出来るところから前進していただければと思います。
使用方法動画
投与フロー図
関連情報
 抗がん薬曝露対策セミナーレポート
抗がん薬曝露対策セミナーレポート- 抗がん薬曝露対策に関するセミナーレポートをご紹介します。
SAFETY REPORT
ネオシールドを導入いただいている施設の方々へのインタビューをご紹介します。
リンク
 抗がん剤曝露対策協議会
抗がん剤曝露対策協議会- 医療従事者、抗がん薬使用者のご家族に対する抗がん薬曝露対策の重要性の啓発、対策を目的とするサイトです。
 シオノギファーマの曝露調査のサイト
シオノギファーマの曝露調査のサイト- シオノギファーマによる医療従事者の抗がん薬曝露調査に関するサイトです。