
第3回 術後鎮痛法の種類:静脈投与法 他


先生、第2回では硬膜外鎮痛法について教えていただき、ありがとうございました!
この前、病棟の先輩看護師から、「最近は“アイブイ” が増えてきている」という話を聞きました。
その理由は、第2回の話であった、抗凝固療法の患者さんが増えている影響ですか?

確かに「アイブイ」が増えているのは、抗凝固療法の患者さんが増えていることと関連があります。
また、手術が低浸襲化していることも関係しているでしょうね。
では、今回は「アイブイ」についてお話ししましょう。



「アイブイ」なので、静脈の投与法ですよね?

その通り!
静脈投与法は、術後患者さんのほとんどが静脈ルートを確保されているので、そのラインを用いて鎮痛剤を投与する方法です。
静脈から投与する主な鎮痛剤はオピオイドで、代表的なものはモルヒネとフェンタニルです。鎮痛効果は、オピオイドの血中濃度に依存しますが、鎮痛効果を得られるオピオイドの血中濃度は個人差が非常に大きいことに注意してください。
ある研究では、個人差で5倍も違うという結果もあります。



えぇー! 5倍も違うんですか!?
そんなに違うと、単純に同じ量を投与しても、
鎮痛効果がある患者さんとない患者さんがいますよね?

その通り!!
もう一つの注意点は、血中濃度が上がり過ぎると、眠気や呼吸抑制などの副作用の危険が高まることです。
これも個人差があるので、持続投与や大量投与を行う際は、副作用にも気をつけましょう。オピオイドの血中濃度は、患者さんの体液分布や腎・肝代謝機能に影響を受けます。これにより、持続投与だけでは経時的な痛みや個人差に対応できず、「過少投与による痛み」「過剰投与による副作用」のジレンマに陥ってしまうリスクもあります。
いかに患者さんにとって有効な血中濃度に到達し、それを維持するかが重要です。(図1)

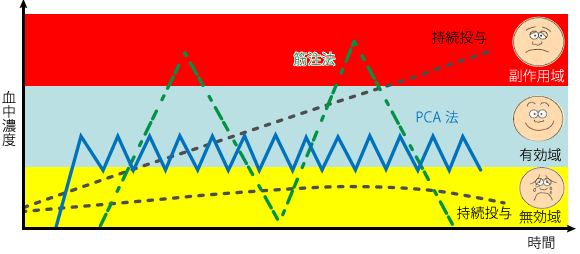
図1:オピオイドの投与法による血中濃度(イメージ)


なんだか難しそうな気がするけど・・・
最近は静脈投与法が増えているんですよね?

最初に注意点を話したから悪かったですね。
静脈投与法は硬膜外カテーテルを留置する必要がないので、誰にでも行えるという利点があります。また、血中濃度に応じて鎮痛効果が得られ、経口や経皮的な投与より鎮痛効果の発現が早いので、患者さんに応じた投与量がきちんと調整できれば、安全かつ簡便な方法です。



硬膜外鎮痛法と静脈投与法以外にも
術後鎮痛法はあるんですか?

他にも方法はありますよ。
ひとつは、以前から行われている「疼痛時の筋注」です。
痛みがある時に、患者さんからリクエストして筋注を行い、その後3~6時間は追加投与しない方法です。これは、必ずしも全ての患者さんが痛みを感じるわけではない手術後には有効かもしれません。しかし、投与許可間 隔が長いので患者さんが痛くて辛い思いをしてしまう時間が長くなる恐れがあり、痛みの個人差にはうまく対応できないこともあります。また、“筋注” 自体が痛みを伴う処置なので、点滴静注や経口内服の方がいいかと思われます。



疼痛時の筋注以外にもありますか?

もうひとつ、最近注目されているのが末梢神経ブロック法です。麻酔の専門医がいる施設では増えています。
具体的には、超音波ガイド下に痛みの原因がある部位を支配する神経走行を確認し、その近傍に局所麻酔薬を投与する方法です。
末梢神経ブロック法の利点は、硬膜外カテーテル留置のような中枢神経損傷や血圧低下のリスクがなく、抗凝固療法の影響も受けません。欠点としては、単回の投与では持続時間が短く、鎮痛部位が限られることです。また、硬膜外鎮痛法よりも多量の局所麻酔薬を投与することもあるので、局所麻酔薬中毒 のリスクもありますね。
末梢神経ブロック法は、この方法だけでは痛みが取れないこともあるので、他の方法と組み合わせることが多いですよ。



いろいろな方法があるんですね。

近年色々な方法が開発されています。
しかし、一つの方法や薬剤で十分な鎮痛効果を得ようとしても、不十分だったり、逆に副作用に悩んだりすることになります。
そこで最近では、複数の鎮痛法や薬効の違う薬を併用して行う「多角的鎮痛法」が推奨されていますよ。




