
|
名古屋大学医学部附属病院 長尾能雅副病院長/患者安全推進部教授 医療安全への意識は、今でこそ高まっているが |
■ 事故発生時こそ、医療の粋を集めて患者の命を救う仕組みが必要
長尾氏が少年時代を過ごしたのは、美濃焼の産地として有名な岐阜県土岐市。父はブールデルの系譜を引く彫刻家、母方は代々漢方医という環境に育った長尾氏は、その和洋の混交からか、どちらかといえば物事を俯瞰的に視ることを習慣とする少年であった。母方の家業に関心を持ち、群馬大学医学部へ進学。専門分野決定の際、最も興味をひかれたのは老年医療だった。来るべき高齢化社会への警鐘が鳴らされ始めていた時期だ。「従来の内科や外科と異なり、老年医療は高齢者の抱える問題を横軸で、いわば“全人的”に診る医療です。そこに興味をもちました」と長尾氏は語る。ところが、研修先の土岐市立総合病院で全科ローテート研修を開始すると、その先々で「将来老年医療を目指すにしても、まずは何らかの臓器専門性はもつべきだ」と諭された。そこで長尾氏は尊敬していた先輩医師の勧めで、呼吸器内科に入ることを決意。その後、呼吸器内科の修行道場として全国的に知られた愛知県瀬戸市の公立陶生病院に移り、2年間のトレーニングを積むこととなる。
6年に及ぶ研修医としてのハードワークの中、長尾氏は多くの医療事故やトラブルを目の当たりにした。当時は医療安全という言葉もなく、事故対応は現場が中心となって行っており、患者に事実を伏せたり、あいまいに伝えたりすることも日常茶飯のことだった。
ある日、こんな経験をした。担当していたがん患者の白血球と血小板の数が激減、抗がん剤の投与量を何度も計算しなおしたが、過量投与ではない。だが、血球は改善せず、患者は重篤な感染症を起こす危険に直面していた。感染予防のため、長尾氏は血液内科の医師に滅菌送風機(エンビラ)を貸してほしいと頼んだ。ところが、その医師は「お前らみたいにいい加減なケモ(化学療法)をしている連中に、俺の大事な患者に使うエンビラを貸せるか」と拒否したのだ。その患者は数日後、病巣不明の感染と大動脈解離による出血で亡くなった。
長尾氏は“いい加減”と叱責されたことを、研修医として深く心に留めた。一方、拭えない疑問に気付いた。トラブル発生時に、全部門のスペシャリストが力を合わせて患者を救うことはできないものか――。
痛恨の思いの中、長尾氏が得たのは「現在の医療には、有事に対応するしくみに未開拓の分野がある」というヒントだった。
■ 安全管理部の初代専従医師へ
 2001年、長尾氏は名古屋大学病院・第二内科に入局。その翌年、同院で腹腔鏡手術準備中に大動脈損傷をきたし、患者が死亡する事故が発生した。その頃、横浜市立大学附属病院で患者を取り違えて手術を行うなど深刻な医療事故が次々と起こり、大きな社会問題になっていた。名大病院はすぐに記者会見を開き、病院長が「逃げない、隠さない、ごまかさない」と明言。「外部を主とする事故調査委員会を立ち上げて原因を究明し、再発防止策について報告書をまとめ、遺族、社会と共有する」と約束した。これまでにない動きだと長尾氏は感じた。
2001年、長尾氏は名古屋大学病院・第二内科に入局。その翌年、同院で腹腔鏡手術準備中に大動脈損傷をきたし、患者が死亡する事故が発生した。その頃、横浜市立大学附属病院で患者を取り違えて手術を行うなど深刻な医療事故が次々と起こり、大きな社会問題になっていた。名大病院はすぐに記者会見を開き、病院長が「逃げない、隠さない、ごまかさない」と明言。「外部を主とする事故調査委員会を立ち上げて原因を究明し、再発防止策について報告書をまとめ、遺族、社会と共有する」と約束した。これまでにない動きだと長尾氏は感じた。
また、この頃、長尾氏自身にも転機があった。第一内科と第二内科の呼吸器チームが合併して呼吸器内科に再編、それに伴い診療の標準化委員会が立ち上げられ、その委員長に長尾氏が指名されたのだ。同業者から見て“いい加減”に映る治療があっていい訳がない――。業務を標準化することの意義を痛感していた長尾氏は、やがて病院の「医療安全ポケットマニュアル」の改訂委員に指名される。そしてこれらの活動が病院幹部の目に止まり、安全管理部の初代専従医師になってみないかと打診された。
当時、医療安全に専従する医師は日本にはほとんど存在しなかったが、長尾氏は、覚悟を決めて独学を始めた。海外の本を取り寄せ、関連する新聞記事を集め、医療事故被害者の会にも顔を出した。就寝時には枕元に必ずノートを置いて、思いついたことを書き留めた。
しかし、意外なことが起こる。一度は教授会で承認された人事だったが、所属する呼吸器内科_から「医局内の人事を優先させたい。そもそも医療安全など、医師がやるべき仕事ではない」とストップがかかったのだ。結局、この人事は流れてしまい、長尾氏には忸怩たる挫折感が残った。
気持ちを切り替えさせたのが、呼吸器内科医としての専門性と、老年医療というかつての夢だった。長尾氏は土岐市立総合病院の呼吸器内科医長に就任。病院幹部の指示の下、呼吸器センター設立構想などの準備を始め、診療に打ち込むこととなる。
ところが約2年後、突然長尾氏のもとに京都大学医学部附属病院の副院長から電話が入る。当時、京大病院は深刻な医療事故を経験し、医療安全を軸とする診療への改革を企図していた。「全国をリサーチし、君のこれまでの経緯も把握している。京大病院は医療安全専従の医師として君を招聘する準備がある」――長尾氏は熟慮を重ねた末、今後の人生を医療安全にかける道を選ぶ。
■ 「報告」から始まる医療の改善
2005年、京大病院に着任して最初に求められたのは、医師からのインシデントレポートを増やすことだった。長尾氏にはそのための秘策があった。5カ条からなる「報告の意義」だ。
- 第一義 患者の安全確保:報告された有害事象に医療安全部門が扇の要となって専門家を集め、迅速に対処することで、患者の救命が可能となる。
- 第二義 事象の共有:当事者は楽観的に事を対処しがちである。早期にレポートを提出することで病院管轄の問題として共有でき、客観的な判断が可能となる。
- 第三義 透明性の確保:レポートの提出があれば、少なくともその時点で隠蔽や隠匿の意志がなかったことの証となる。
- 第四義 正式な支援:仮に報告事例が係争となった場合でも、病院の公認事項として支援が可能となる。
- 第五義 システムの改善:レポートで明らかになった院内システムなどの不備に対し、改善が可能になる。
その間、名古屋大学医学部附属病院においても医療事故が多発していた。深刻な状況を打開するため、名大病院は国立大学病院では全国初となる、医療安全に専従する大学院教授ポストを設けることを決定し、京大病院に長尾氏の転出を要望した。名大病院の決断に賛同した京大病院はこれを受け入れ、長尾氏は2011年、再び名大病院に着任することとなった。長尾氏41歳のことである。
■ トヨタの品質管理手法を医療に取り入れる
着任当時、名大病院の報告文化はよく醸成されていたが、医療安全の専従者は看護師1~2名のみで、大量の報告を処理しきれず、再発防止には手が回らない状況だった。そこで長尾氏は「報告の受け手を多職種にする」というテーマを掲げ、医師や弁護士、看護師など人員を拡充し、チームを強化していった。「インシデントレポートをどう仕分けし、どう優先順位をつけて何に介入していくのか。このことが病院の方向性を決定づけます。これまでの自分の経験を皆と共有しつつ、まずは、事故治療連携、事故調査など、有事対応を盤石にしたうえで、平時の改善活動に着手すべきと考えました」。有事の足腰が弱いまま平時の活動に入っても思うような成果が得られないことを、長尾氏は経験上知っていた。
長尾氏が平時活動の武器になりうると考えていたのが、産業界で育まれた品質管理手法である。しかし、「医療に品質管理は馴染まない」とする声も根強かった。そこで考えたのが、トヨタ自動車とのタイアップである。世界最高水準の「カイゼン」手法を医療に導入できないか。2012年にトヨタを訪問し、交流が始まった。
折しも翌年、文部科学省が課題解決型高度医療人材養成プログラムの募集を開始。「明日の医療の質向上をリードする医師養成プログラム」という事業案を応募したところ、26件中2件という狭き門を通過、見事採択され、総計2億5千万円の予算を獲得した。これがASUISHI(アスイシ)と呼ばれる人材養成事業である。同事業は、トヨタが育んできた品質管理手法を医師に教育し、医療現場の問題解決に挑戦するというもので、果たしてうまくいくのか、壮大な社会実験とも呼べるものだった。長尾氏は統括責任者を務め、PRを行い、プロジェクトを支援した。全国から熱心で優秀な医師が集まり、5年の支援期間に約90名の修了生を輩出、長尾氏は手応えを感じた。
さらに長尾氏は2017年より厚生労働科学研究の班長を務め、実際に求められる患者安全上の実務の全体像について、2年をかけて議論した。その結果、長年考えてきた有事と平時の活動を連動させる、無限ループの形をした医療安全活動の構想をまとめる(図)。
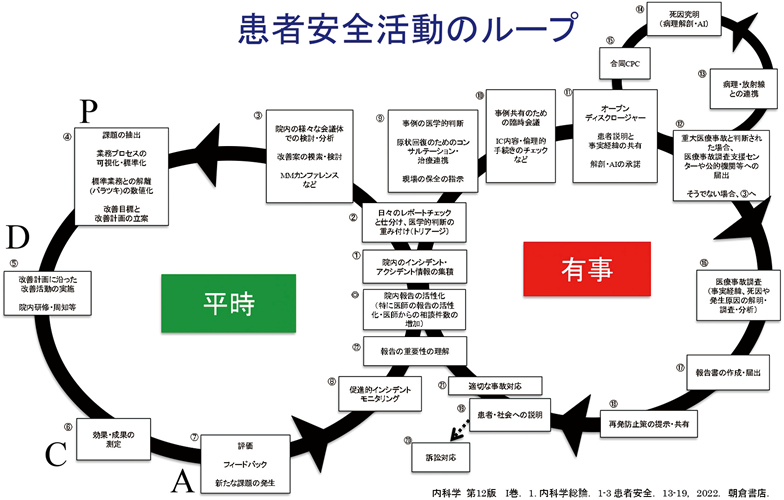
これらの取り組みを経て、2019年に始まったのが、「最高質安全責任者CQSOプロジェクト」である。
■ 「最高質安全責任者」育成と医療安全の未来
ASUISHIが医療と品質管理の融合という大きな課題に挑戦したのに対し、CQSOプロジェクトは、より患者安全に特化し、医療現場のリスクを実際に低減できる組織リーダーを育てることに主眼を置いている。そして、その成果を測定するものさしとして、A.I.(機械学習)を用いてインシデントレポートを解析し、医療機関のリスクを数値化する技術を取り入れた。
「CQSOプロジェクトは、厚労科学研究費のみならず、数社の企業から寄付をいただき、受講生からも受講料をいただいて運営しています。品質管理手法を、いかに患者安全、端的に言えば“医療過誤死の撲滅”のために活かすことができるか。そのための正しい倫理基盤を持ち、有事に敢然と立ち向かい、なおかつ平時に確実な成果を出せる、日本を代表する患者安全のスペシャリストを養成することを目的にしています。さらに、ASUISHI同様、修了生を永続的に支援する事業も続けます」
CQSOプロジェクトのカリキュラムは“患者安全活動のループ”に沿って組まれており、論理的・体系的な修練を目指している。受講生は医師・歯科医師であり、病院の安全責任者、あるいはその候補者が多いが、30歳代の若手もいる。受講生は一様に、「目からウロコが落ちた」「期待を遥かに上回るプログラム」との感想を口にする。すでに2期を終え、17名が修了、現在3期9名が受講中だ。
特定機能病院の承認要件に、医師や看護師等の医療安全専従が義務付けられたこともあり、近年、多職種チームで医療安全を担う病院はかなり増えてきた。これをいかに全国の医療機関に広げていくかが課題だと長尾氏は考える。ただでさえマンパワーに余裕のない医療現場で、どのように安全体制を構築していくか。また、安全チームが多職種になることで、誰が何をどこまで担うのかという、業務分担の問題が生じるという。「医師は医師、看護師は看護師と自分の職種で線を引かずに、各々が安全の専門家だという意識をもって全員でサポートしあうチームが理想です。2022年度からは、CQSO同様、多職種を対象としたプロジェクト(EQSO・AQSOプロジェクト)を開始すべく、準備しています」。
名大病院は、2019年、国際的な医療施設評価機関であるJCIの認証を日本の国立大学病院として初めて取得した。医療安全の最前線を歩き続け、国際基準も知る長尾氏にとって、現在の日本の現状は「理想の3合目付近」に映る。「全国規模でみれば、有事・平時の活動いずれもが不十分で、大きくばらついています。例えば、すべてのインシデントにおいて医療ミスかどうかを正しく鑑別し、余分に医療費が発生したなら医療機関で確実に負担するといったこと一つとっても、できていない医療機関が多いです。しかし、患者安全の歩みは想像を遥かに超えるペースでスピードアップしているのも事実です。優れたリーダーを養成すること、医療者全員が患者安全をオプションではなく中核業務と認識すること、理想と現実のギャップをエネルギーにするという品質管理の根幹姿勢を浸透させ、定量的なものさしが社会実装されるなどすれば、日本の患者安全はさらに発展すると信じています。間違ってはならないことは、私たちが闘うべき相手は患者や社会ではなく、医療に潜むリスクそのものだということです」。穏やかだがきっぱりとした口調で、長尾氏はこう締めくくった。
取材・文:荻 和子/撮影:轟 美津子
