開催:上越 2016 年5月14日
| 講演内容 | 演者氏名/ 病院名 |
|---|
|
医療関連感染防止対策セミナー
2016 in 上越
- 日時:2016 年5月14日
- 場所:上越文化会館 中ホール

開会の挨拶 / 指定講演 座長
廣田光恵 先生
総合プランナー
感染管理認定看護師
新潟県厚生農業協同組合連合会 糸魚川総合病院
本日はたくさんの方々にお集りいただき、医療や介護福祉に関わる方々の感染対策への関心の深さを改めて感じております。しかし適切な感染対策を実施するとなると、悩みが多いのも事実だと思います。そこで、本日は実際の取り組みについて講師の方々からお話しいただくことにいたしました。
指定講演では、シンプルで効果的な感染対策である手指衛生を取りあげ、3名の講師の方々より遵守のための取り組みについてお話しいただきます。また、特別講演では新潟薬科大学臨床薬学研究室教授の継田雅美先生から、中小の病院や老人保健施設などでの感染対策についてご講演いただきます。
先生方のお話の中には、皆さんの悩みを解決するヒントがたくさんあると思います。それを一つでも多く見つけ出し、自分たちの職場に持ち帰り、活かしていただければと思っております。よろしくお願いいたします。
指定講演のテーマは「手指衛生遵守のための取り組み」です。手指衛生は重要かつ身近な感染対策です。日常的に行う感染対策だからこそ、適切に実施することは大変であり、その上効果を実感するのが難しい対策です。それらの難題に、感染管理を実践している講師の方々が、どのように取り組んでおられるかを学べる貴重な機会になると思います。
指定講演1
手指衛生行動見える化のススメ!
浦沢昌恵 先生
感染管理認定看護師
独立行政法人国立病院機構 さいがた医療センター
手指衛生は必要なときに、必要な方法で実施することが重要です。WHOは、医療を提供する間に手指衛生が必要とされる〈5 moments〉をガイドラインの中で示しています。1つ目は患者さんへの接触前。これは手指を介して伝播する病原微生物から患者さんを守るためです。2つ目は、清潔/無菌操作を行う前で、患者さんの体内に微生物が侵入することを防ぐためです。3つ目は体液曝露後、4つ目は患者さんに接触後、5つ目は物品接触後です。3つ目から5つ目は、患者さんの病原微生物から自分自身と医療環境を守るために必要です(図1)。
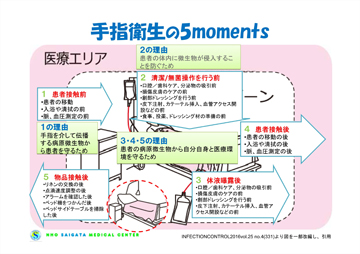
図1
当院では、2006年より看護師長研究会で看護部手洗い推進活動を開始しました。2010年よりその活動がICTに移行し、2015年度からは全職員を対象に活動を行っています。その活動で、私たちは3つの“見える化”の取り組みを行いました。
“1つ目の見える化”は、手洗いチェックキットを活用した取り組みです。当初は流水と石けんによる洗い残し部分を視覚的に確認できるようにしていたのですが、2015年度からは手指消毒剤と流水・石けんの2つの手指衛生の評価を行うようにしました。その際、自分の手洗いの現状を把握してもらうために、2枚の確認用紙を使用しています。その1枚は「1段階洗い残し確認用紙」です。チェックを受ける側とチェックを行う側が一緒に洗い残し部分を確認しながらこの用紙に記録します(図2)。もう1枚は「2段階手洗いチェック直接観察用紙」です(図3)。CNICの指導を受けた各部署の手洗い推進担当者が、この用紙に書かれた表の項目が実践できているかを本人に気づかれないように観察し、記入します。
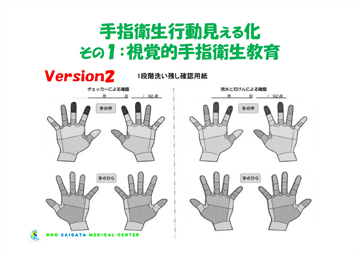
図2

図3
「1段階洗い残し確認用紙」の結果集計から、当院職員の消毒剤のつけ忘れが多い部分が明らかになりました。また、直接観察(注)の結果より、手洗いに30秒以上の時間をかけていない、擦式アルコール製剤の接触時間が15秒以上ないなどが確認されました。この結果をフィードバックすることで、「自分では手洗いをしていると思っていたが、実際は適切な手指衛生ができていなかった」という意見が多く聞かれました。“1つ目の見える化”から、ICTメンバーや手洗い推進担当者は、自部署の手指衛生におけるさまざまな問題点が明確になりました。
“2つ目の見える化”は手指衛生のサーベイランスです。1カ月あたりの擦式アルコール製剤使用量(ml)を1カ月の延べ入院患者数で割り、患者さん1人あたり1日に何回手指消毒を実施したかをグラフや表にまとめました(図4・5)。これらのデータを各病棟にフィードバックしたところ、回数が少ないのは「流水と石けんで手洗いしているから」「うちの病棟は処置が少ないから」といった意見がいくつかの病棟から出てきました。こうした意見が出る背景には、WHOが示している〈5 moments〉での手指衛生が実践できていないという現状に対する理解の不足があると考えられました。
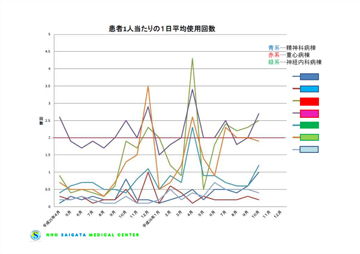
図4
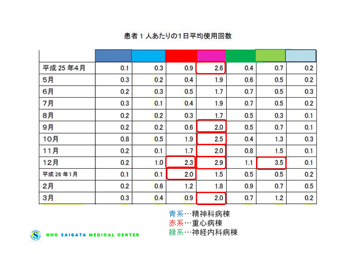
図5
職員全員が〈5 moments〉での手指衛生が実践できるようにするため、病棟の特性(看護度・処置数等)を踏まえた手指衛生が必要な瞬間を数値化し、その数値を目標値として設定しました(図6)。目標値に対する遵守率を出す(図7)“3つ目の見える化”です。各部署で手指衛生が必要な瞬間に対する遵守率をフィードバックすると、以前のように「流水で手洗いをしている」「処置が少ない」との意見はなくなり、「やはり出来ていない」と〈5 moments〉での手指衛生が実践できていないということへの認識が持てるように変化が見られてきました。

図6
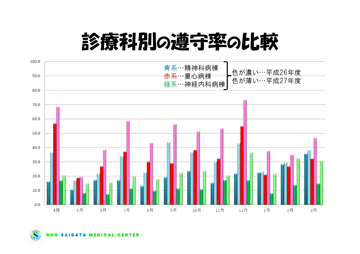
図7
①職員に自身の手指衛生の現状を見せる、②手指衛生が必要な場面を明確にする、③各部署の手指衛生の取り組みの現状を視覚的に見せる、この3つの“見える化”を行ったことにより、手指衛生の遵守率は少しずつ向上してきたと考えます。課題は残っていますが、これからも職員一丸となり感染防止対策に取り組んでいきたいと思います。
注)ここでの直接観察は、WHOの直接観察法ではなく、当院オリジナルでの観察項目を設定し観察することを言います。
指定講演2
SEJK(手指衛生遵守率向上)目指せ!
川上朱美 先生
感染管理認定看護師
日本赤十字社 長岡赤十字病院
私たちがなぜ手指衛生遵守率向上(SEJK)を目指すのかというと、手指衛生は医療関連感染を防止するうえで最も重要な手段と考えられているからです。ですから、手指衛生の目的は医療関連感染の発生率を低下させることであり、回数や擦式手指アルコール製剤・石けんの使用量を増加させることではありません。このことを忘れてはいけません。
当院のリンクナース会が手指衛生の遵守率向上と不適切な防護服の着用をなくすために2015年度に行った取り組みについて紹介します。まず、リンクナース全員を4グループに分け、うち2グループを手指衛生グループ、残り2グループを防護具グループにしました。また、各グループには、看護管理者1名とICN 1名が加わるようにしました。リンクナース会では年4回、擦式アルコール製剤使用量を全部署で調査したほか、毎月開催されるリンクナース会後にICNとリンクナース会の師長・係長が担当しているグループの活動状況などについて討議しました(図1)。
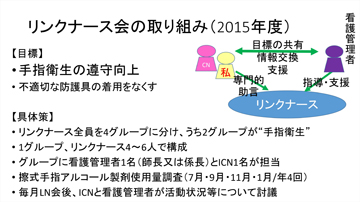
図1
擦式アルコール製剤使用量の調査はリンクナースが中心となって行い、期日までに各自がパソコンにデータを入力します(図2)。リンクナース会の師長・係長がそれを集計してリンクナース会で報告します(図3)。使用量をどの程度増やせばよいかが分かるように、過去5年間の平均値より目標値も算出しました。
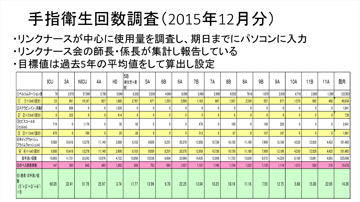
図2
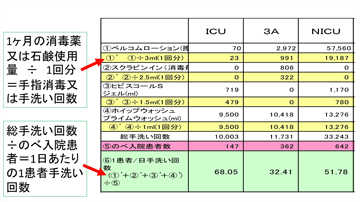
図3
手指衛生グループA・Bそれぞれの目標達成回数をグラフにしたのが図4です。Aグループのほうが目標を達成している病棟が多いことが一目瞭然です。では、なぜグループ間で差が生じたのでしょうか。その理由を考えてみました。AグループではWHOが示した〈5 moments〉について、強化するタイミングを議論し、毎月強化ポイントを明らかにしていました。一方、Bグループは各自の取り組みにとどまっていました。Aグループは取り組むポイントを明確にすることにより意識化できたことが目標達成に繋がったのではないかと思います。
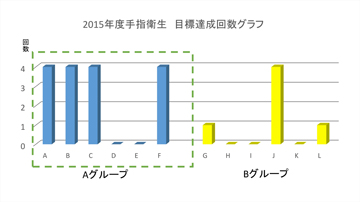
図4
私が所属する救急病棟では、私とリンクナースが感染対策について討議し、月1回擦式アルコール製剤と石けんの使用量を集計し、その結果を評価し、その集計結果はリンクナースより職員にフィードバックしました。スタッフへの指導もリンクナースが行うという、リンクナース主体の活動にしています。ICNである私が病棟に異動してからは、手指衛生回数は右肩上がりになっています(図5)。
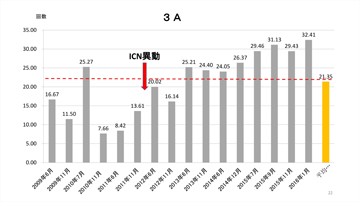
図5
当院では、2011年度から医療従事者が病室の前で手指衛生ができるように、病室の前に擦式アルコール製剤を設置するようになりました。面会者のための手洗い環境の整備も2015年度から行い始めたので、今後も手指衛生回数は増加していくと思われます(図6)。

図6
現在は擦式手指アルコール製剤や石けんの使用量より手指衛生回数を算出しているのみですが、今後は私たちICNが看護師の手指衛生を直接観察して、手指衛生遵守率を評価していく予定です。それを実施するためには、文献を読み込んだり、観察者(ICN)のトレーニングが必要です。また、看護師に対してはかなり手指衛生に対する教育ができているのですが、医師に対してはまだ不十分です。医師の理解を求めるために、ポスター掲示や医局会で伝達したりしてアピールしていきたいと思っています。また、手指衛生キャンペーン期間を設けて、その評価を検討していきたいと思っています。
指定講演3
「手指衛生を極める」学習の効果と課題
西尾こゆる 先生
感染管理認定看護師
独立行政法人国立病院機構 新潟病院
当院では長年、年1回集合研修で手指衛生についての学習や蛍光塗料を使用した手洗いの練習を実施していました。しかし、2011年に行った擦式アルコール製剤使用回数調査では、一人の患者さんに対し、1日平均3.9回しか使用していない現状が明らかになりました(図1)。 また同時期に行ったアンケートでは、手指衛生がよくできていると思っている人が多いこともわかりました(図2)。これらの結果から、手指衛生が不足しているという自覚を促すこと、正しい知識を身につけてもらうことを目標に取り組みを始めました。
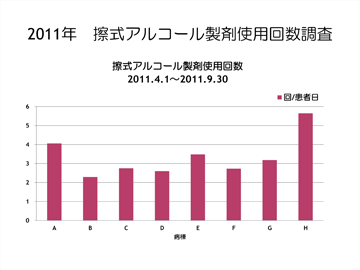
図1

図2
ICTで検討し、それまでの慣習化していた学習を廃止し、『手指衛生を極める』というテーマで新たな学習方法を導入することにしました。集合研修から部署別の研修に変更し、マンネリ化していた蛍光塗料使用の手洗い練習もやめ、擦式アルコール製剤による手指衛生に絞り込んだものとしました。
学習会の印象を強めるために部署別研修は必須研修として位置づけ、WHOが設定した5月5日の「手指衛生の日」等を活用しました。参加しやすいように学習内容はリーフレット2枚以内(図3)、研修時間は20分以内としました。研修は各部署のリーダー育成の目的もあり、ICTとリンクナースの委員会のメンバーが行いました。またリーフレットには部署の現状を必ず盛り込み、部署内で目標を立ててもらうことで手指衛生に対する自覚を促すようにしました(図4)。
図3
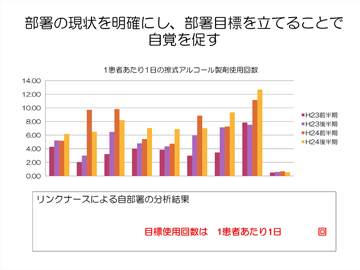
図4
この取り組みの結果、擦式アルコール製剤の使用回数は増加していきました(図5)が、近年は新たな課題が出てきました。2013年以降、手荒れの相談件数が増加したこと、効果が横ばいになってきたこと、手指衛生回数は増えたが正しい瞬間で手指衛生がされていないという3点です。
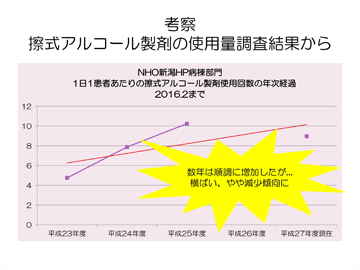
図5
1つの病棟での実践報告になりますが、リンクナースから他部署と比べて効果が今一歩上がらないと相談を受け、手指衛生の状況を直接観察したところ、WHOが示している手指衛生の〈5 moments〉が遵守されていないことが明らかになりました。そこで今までリーフレット等で行っていた講義式の学習ではなく、実際に動きながら手指衛生の瞬間を確認するシミュレーション式の学習法に変えてみました。結果、遵守率が上昇し、講義式よりもシミュレーション式学習法のほうが学習効果が高いことがわかりました。しかしその学習会の6カ月後に再び状況を確認したところ、遵守率は元に戻る傾向にありました(図6)。結局のところ学習効果は一定期間しか継続しないことを痛感した事例となりました。
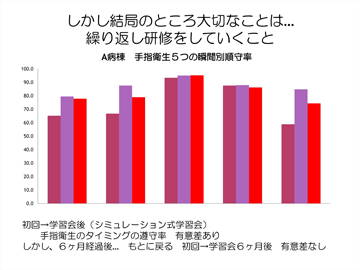
図6
今回の取り組みを通して、「慣習化した学習会では効果が停滞する」「繰り返し学習を継続しないと効果は続かない」などさまざまなことがわかりました。それらを参考にして、これからも手指衛生の改善に努めたいと思います。
特別講演 座長
大崎角栄 先生
感染管理認定看護師
新潟市民病院
特別講演をお願いしました継田雅美先生は、日本医療薬学会認定指導薬剤師、日本経腸栄養学会NST専門薬剤師、日本化学療法学会化学療法認定薬剤師など多くの認定資格をお持ちです。特に感染制御専門薬剤師の登録番号が001番という、まさに日本の感染制御薬剤師のパイオニアです。継田先生は、ICDやICNなどの専従スタッフの配置が難しい中小の医療施設や福祉・療養系施設での感染対策についていろいろと経験されています。本日はその経験をお話ししてくださることになっています。理想を知ったうえでの現実的な考え方について、多くの示唆をいただけるものと期待しております。
特別講演
ICD / ICNがいなくてもできる! ~専門家のいない施設での感染対策
継田雅美 先生
教授
新潟薬科大学 臨床薬学研究室
● MDRP発生時の調査
私は以前、ICDやICN、臨床検査技師などがいる市民病院に勤務し、その後、中規模病院に移りました。そこの施設は、細菌検査室がなく、薬物血中濃度測定が院内でできず、感染症専門医やICNもいないという状況でした。私はこの病院に移ってきて、さまざまなことを行いました。その一つが抗菌薬のMDRP発生時の調査です。
MDRPの検出が続いたときがありました。患者さんの主治医や病棟などを調べたのですが、特定できなかったため、外部から持ち込まれた菌が原因と思われました。このときはほどなく収束したのですが、その数カ月後からMDRPが毎月1~2件検出されるようになったのです。そこでMDRPが検出された10名の患者さんのMDRPのDNA解析を実施するとともに、その10名の患者さんの発生病棟と発症時期、患者さんの移動について調査しました。DNA解析料は1件につき1万円と高額ですが、院内伝播かどうかが確実にわかる方法です。調査によりA病棟がアウトブレイクの発生場所として疑われました。また、DNA解析により近隣株が検出されたことから、院内伝播であることがわかりました。A病棟の環境調査を行ったところ、蓄尿バッグからMDRPが検出されました。そこで、病棟看護師を対象に尿道留置カテーテル取り扱い手技の調査を行ったところ、手技が不十分であることが判明しました。
こうした結果を踏まえ、病棟看護師と一緒に、処置時の手洗いとグローブ装着の徹底を再度職員に指導するとともに、MDRP発生時のマニュアルを改定し、尿の廃棄について明記しました。医師に対してもMDRPアウトブレイクの状況を説明し、抗菌薬の使用を制限するようにお願いしました。これによりMDRPの新規検出件数は減少しました(図1)。
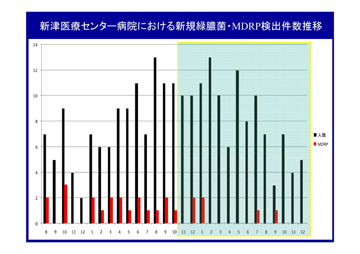
図1
● 療養病棟感染症発生疑い時における検査オーダープロトコルの作成
私の担当は療養病棟(40床)でした。その療養病棟は、医師は2名しかいません。その2名の医師の不在時に患者さんが発熱などを起こすことがあります。そのようなときの検査オーダー・処方提案フローが図2です。私がこの病棟に来てから、図2にあるように、それまでに行われていなかったグラム染色による塗抹検査を検査項目に含めるようにしました。グラム染色による塗抹検査は、細菌検査室がなくても、薬剤師や臨床検査技師がいれば行うことができます。しかもある程度まで原因菌がしぼれるという非常に有用な検査です。塗抹検査を取り入れることにより、スムーズに治療できるようになりました。
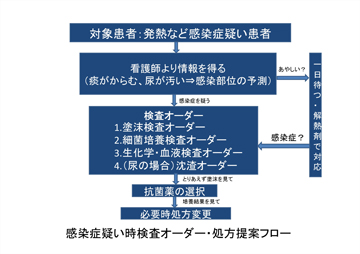
図2
症例を紹介しましょう。尿道留置カテーテルを導入している89歳の男性に38.4℃の発熱が見られました。その男性患者さんは3食摂食し、会話も通常どおりできたので解熱剤で対応しました。その後、看護師から3日間発熱があることと尿汚染についての報告があったため、一般検尿、塗抹検査、細菌培養検査をオーダーしました。結果は尿中白血球(+++)、細菌(+++)、塗抹検査にてグラム陽性球菌とグラム陰性桿菌の両方が多数見られ、白血球の貪食像はグラム陽性球菌のみに見られました。ミノサイクリン100mgの1日1回の内服投与を開始しました。解熱傾向にあったのですが、7~8日後ぐらいから再び38℃の発熱症状が現れました。細菌培養検査の結果が届き、メチシリン耐性S. haemolyticusが検出されていました。S. haemolyticusに感受性のある内服抗菌薬はミノサイクリンしかありません。ここで再度、一般検尿と塗抹検査をオーダーしてみました。尿中白血球(+++)、細菌(++)、塗抹検査によりグラム陽性球菌が依然見られたため、ミノサイクリンを継続投与しました。結局、14日間ミノサイクリンを投与し、平熱に戻り、感染症は改善しました(図3)。
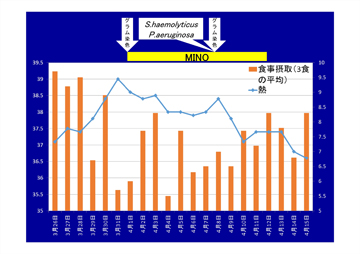
図3
尿路感染の原因菌として最初に思い浮かべるのは大腸菌です。これはグラム陰性桿菌なのでミノサイクリンが投与されることはほとんどありません。この症例では、最初の塗抹検査でグラム陽性球菌が検出されたことから、ミノサイクリン投与を選択しました。再発熱が見られたとき、普通であれば原因菌はグラム陰性桿菌と考え、ミノサイクリンの投与を中止するでしょう。しかし2度目の塗抹検査で、グラム陽性球菌が見られたことからミノサイクリン継続投与となったのです。ミノサイクリンは安価な薬でもあるので、患者さんのみならず、病院にとっても有用な薬です。この症例からも、グラム染色による塗抹検査が有用であることがわかると思います。
● 療養病棟感染におけるシタフロキサシンの有用性
療養病棟は、安定しているけれど医療の必要な患者さんが入院している病棟です。直接死因の半数以上は感染症であったという報告もあり、感染症は容体悪化の原因として重要です。特に誤嚥性肺炎と尿路感染症には注意しなければなりません。肺炎については、医療・介護施設関連肺炎(NHCAP)に分類され、日本呼吸器学会よりガイドラインが出されています(図4)。医療療養病棟の入院患者さんが肺炎を起こしたら注射用の抗菌薬の投与となるのですが、これは高価な薬です。また、嫌気性菌やレボフロキサシン耐性大腸菌にも対応できなければならず、私が注目した薬が、シタフロキサシンでした。尿路感染症の重症例や軽症の肺炎に投与し、効果が得られました(図5)。少し熱があるけれど、どうしようかといったときには、十分監視しながらではありますが、使ってよい薬ではないかと思っています。また、C群の薬に比べると、シタフロキサシンは安価ですから(図6)、経済性からいってもよい薬だと思います。
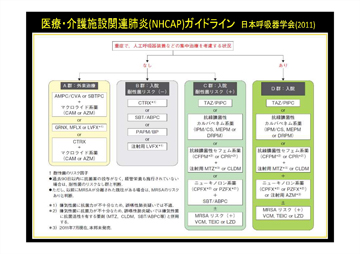
図4
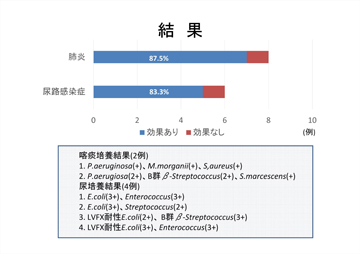
図5
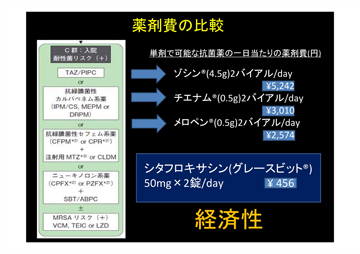
図6
● ESBL産生大腸菌検出患者の菌の遺伝子型解析
療養病棟の看護師はおむつ交換など多くの業務があり、1日中多忙です。その中で当病棟の看護師は点滴調製をしていました。そこで自分たち薬剤師が朝8時半~10時半まで病棟で点滴調製をすることにしました。私たちは、アルコールでテーブルを清拭し、手袋とマスクを着用して点滴調製を行います。私たちが点滴調製を行うことは、看護師から非常に喜ばれました。また、これにより患者さんにとっても安心・安全な薬を提供できるようになりました。国は病棟に薬剤師がいることが安全性を高めてくれると評価し、一昨年の診療報酬改定で病棟薬剤業務実施加算を設けました。病棟内点滴調製もその加算の対象に含まれます。これは私たち薬剤師にとって嬉しいことでした。
当病棟でESBL産生菌が検出されました。おむつ交換時に手指衛生が不十分であったことが原因でした。一人の患者さんのおむつ交換が終わったあとは必ず手指衛生をしてから次の患者さんのおむつ交換をすることになっているのですが、それを怠った職員がいたのです。手指衛生の指導を行うと、一時的に検出件数は減少するのですが、しばらくすると再び検出されました。やはり教育は繰り返すことが重要です。
新規ESBL産生大腸菌が検出された患者さんについて調べたところ、隣接老健からの入院患者さんの間で別の遺伝子型が検出されたことから、施設内でのESBL産生菌の伝播はないものと考えられました(図7)。近隣や他院からの入院患者間においても同様でした。5kmほど離れたところにある別の病院でもESBL産生菌の遺伝子について調べたところ、当院とは異なっていました(図8)。このことから、近隣地域によっても、同一施設内においても、多様な型のESBL菌が混在していることが示されました。今後、入院時のアクティブサーベイランスも考慮していく必要があります。

図7
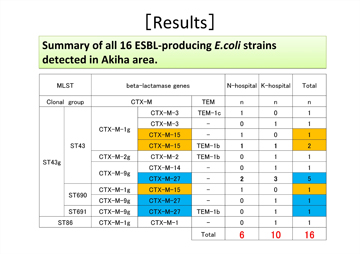
図8
● インフルエンザウイルスを持ち込まない、広げない
大分県佐伯市に佐伯保養院という精神科病院があります。そこでは、県内でインフルエンザの流行の兆しが見えたら、全職員がマスクを着用しています。また、タミフルを常備し、インフルエンザ流行時に発熱した職員にはタミフルの予防的投与を行っています。県内で流行の兆しがなくても、例えば子どもがインフルエンザになった職員は病院の建物に入る前から出るまでマスクを着用します。昼食時はマスクを外さないといけないので、昼食は一人でとることになっています。佐伯保養院の山内勇人医師は、「職員に感染対策の文化を根づかせることが大切である」とおっしゃっていますが、全く同感です。
インフルエンザのようなウイルス性疾患には潜伏期があるので、気づいたときにはすでに広がっています。検査はあまり感度がよくないので頼りすぎてはいけません。検査結果が(―)でも、インフルエンザの可能性は100%否定できないので、患者さんを転棟させてはいけません。インフルエンザウイルスを持ち込まない、広げないというインフルエンザ対策の徹底が大切です。
● 高齢者施設における感染症対策
介護老人保健施設(老健)は介護保険が適用される施設です。入所者は高齢のため、易感染性の上、手洗いなどの基本的な感染対策ができない人が少なくありません。医師と看護師の配置が少ない施設ですし、集団で食事をしたりレクリエーションを行ったりするため、感染が広がりやすい環境にあります。
当院に隣接する老健の師長は病院の感染対策委員会に出席し、病院のICTも協力を申し出ていました。あるときその老健でノロウイルスがアウトブレイクしました。保健所の指導やICTラウンドにより、一時は収まりかけたのですが、再び下痢・嘔吐の患者さんが現れたため、2回目のICTラウンドを実施しました。ラウンドでは、各トイレのカーテンの取り外しや手洗いの指導、おむつ交換時のガウンを部屋ごとに設置するなどの指導を行いました。そうして、ようやくアウトブレイクは終息しました。
このアウトブレイクをきっかけに、老健施設内の意識改革が起こりました。看護研究において、認知症高齢者の手指の不衛生による感染症を予防するため、食前に手を洗う習慣づけを図る援助方法として「手を洗いましょう」と声かけによる手洗いを繰り返し行いました。また、車いすに座ったままでも手洗いができるように水道の蛇口をレバー式で伸縮性のあるものに改良したところ(図9)、蛇口まで手が届かなかった人が自分で洗うようになったり、顔まで洗えるようになった人も現れました。繰り返し手洗い動作を行うことが生活リハビリとなり、機能回復に効果があったのだろうと思います。

図9
65歳以上の高齢者の市中肺炎で最も多いのが肺炎球菌です。医療・介護関連肺炎で誤嚥性肺炎の疑いのある患者さんの原因菌でも、肺炎球菌が1位となっています。65歳以上の方には、肺炎球菌ワクチン接種を勧めていただきたいと思います。なお、日本呼吸器学会と日本感染症学会は2015年に合同で「65歳以上の成人に対する肺炎球菌ワクチン接種の考え方」を発表していますので、参考にしてください(図10)。
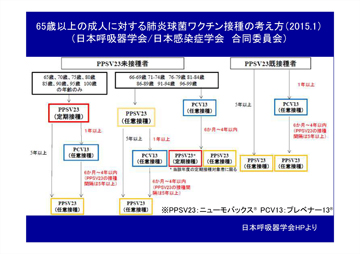
図10
施設も病院も、感染対策の基本は同じです。日常的にスタンダードプリコーションを徹底していれば、感染症を発症した入所者がいたとしても、感染はそれ以上広がらずにすみます。難しいのは職員にそれを教育し、徹底させることです。それには、施設は病院内のICTや医療施設と連携をとり、感染対策講習会などで教育していくことが大切です。
- 共 催:
- 新潟医療関連感染制御コンソーシアム(CHAIN)、感染管理ネットワーク新潟(ICNN)、源川医科器械 株式会社、中日本メディカルリンク 株式会社、株式会社 メディコ、日本メガケア 株式会社、株式会社 MMコーポレーション、東邦薬品 株式会社、株式会社 大塚製薬工場、株式会社 ジェイ・エム・エス
- 後 援:
- 一般社団法人 日本医療機器学会、公益社団法人 新潟県看護協会
